lunes, 29 de noviembre de 2010
Sindrome coronario agudo.
Síndrome Coronario Agudo
El síndrome coronario agudo, conocido en lengua médica por sus siglas SCA, como su nombre lo indica es un conjunto de manifestaciones de cardiopatía isquémica o insuficiencia coronaria, con empeoramiento clínico del paciente en horas o días. Comprende tres grupos de afecciones: angina de pecho inestable aguda, el infarto miocárdico agudo y la muerte cardiaca súbita. La forma más común de presentarse es el denominado dolor anginoso (en el pecho).
Foto: ALDO MEDEROSProfesor Joaquín Sellén Crombet, miembro del Grupo Nacional de Cardiología.
Con esta introducción necesaria inicia nuestro diálogo el doctor Joaquín Sellén Crombet, quien precisa que cada una de las dolencias mencionadas tiene una historia natural propia con diversos niveles de gravedad. Sellén, especialista de segundo grado en Cardiología, es el jefe del Servicio de esta especialidad en el Hospital Universitario capitalino General Calixto García, y autor del libro Hipertensión arterial: diagnóstico, tratamiento y control.
—¿Se conoce, profesor Sellén, la causa desencadenante de esos episodios que usted refiere y a qué edades como promedio se presentan?
—El cuadro se debe a la formación y rotura de la placa de ateroma (acumulación de grasas) en las arterias coronarias que produce un trombo (coágulo de sangre) capaz de ocluir total o parcialmente el flujo sanguíneo al corazón. Usualmente se presenta en la quinta y sexta décadas de la vida en los hombres y 10 años después en las mujeres.
—¿Invariablemente es el depósito de grasas y otras sustancias en el interior de las paredes de los vasos, es decir, la aterosclerosis, la que los origina?
—Sí, lo confirman los estudios de las coronarias realizados en personas vivas y los hallazgos en fallecidos, que concuerdan en que más del 95% obedecen a la aterosclerosis.
—¿Qué signos y síntomas indican que nos encontramos frente a una persona aquejada de un SCA?
—La isquemia miocárdica (déficit de irrigación del corazón) suele manifestarse por dolor u opresión en el tórax, provocar arritmias —así llamados los trastornos en la formación y conducción de los impulsos eléctricos que gobiernan el ritmo cardiaco—, que pueden ser causa de muerte súbita o diversos grados de mal funcionamiento del corazón. Atendiendo a lo anterior, las manifestaciones más comunes, además de la opresión del tórax, pueden ser la falta de aire, sudoración profusa, palpitaciones, desmayos, pérdida de la conciencia e hipotensión arterial (descenso de la presión sanguínea).
—¿Un dolor en el pecho, de mediana o fuerte intensidad, constituye en todos los casos una voz de alerta para acudir con urgencia al médico?
—Sin lugar a dudas.
—¿Qué exámenes y tratamiento requieren en general estos pacientes?
—A las personas con dolor torácico se les realiza, fundamentalmente, un electrocardiograma de inmediato. Si este presentara signos inequívocos de insuficiencia coronaria, se procede a la trombolisis (administración de una sustancia que disuelve el coágulo intracoronario o trombo), si el paciente no presenta contraindicaciones a esta medicación. Otra alternativa de tratamiento es la angioplastia coronaria: la eliminación del trombo con el auxilio de un catéter.
—Desde una visión especializada, ¿resulta difícil el establecimiento de un diagnóstico de certeza en estos pacientes?
—Investigaciones recientes demuestran que los médicos de los servicios de urgencia tienen gran capacidad para identificar pacientes con síndrome coronario agudo. Valiéndose del interrogatorio, examen médico y el electrocardiograma ingresaron, según un estudio internacional, el 90% de los anginosos y el 95% de las personas con infarto.
—A su juicio, ¿qué debe conocer la población en general de los síntomas de esos procesos para que resulten eficaces las medidas de primeros auxilios que se brinden?
—Cuando aparezcan los síntomas ya mencionados o una crisis cardiaca (dolor, sudoración, palpitaciones, hipotensión, desmayo), el paciente debe ser trasladado cuanto antes a los servicios de urgencia de nuestro Sistema Nacional de Salud, o consultar al médico más cercano.
—¿Es frecuente en nuestro país el síndrome coronario agudo?... ¿Hay formas de prevenirlo?
—Las enfermedades del corazón constituyen la primera causa de muerte en Cuba y de ellas el infarto miocárdico agudo representa el 82%. Ahora bien, el síndrome coronario se puede evitar si actuamos sobre las causas que lo provocan, lo que llamamos "factores de riesgo coronario", y modificamos nuestro estilo de vida con un adecuado control de la hipertensión, la diabetes mellitus, abandonamos el tabaquismo, la sal en exceso y las grasas de origen animal y, asimismo, incrementamos el consumo de vegetales, frutas y hortalizas. ¿Los ejercicios?... Te diría que para mantener una buena salud es suficiente caminar tres kilómetros diariamente.
El síndrome coronario agudo, conocido en lengua médica por sus siglas SCA, como su nombre lo indica es un conjunto de manifestaciones de cardiopatía isquémica o insuficiencia coronaria, con empeoramiento clínico del paciente en horas o días. Comprende tres grupos de afecciones: angina de pecho inestable aguda, el infarto miocárdico agudo y la muerte cardiaca súbita. La forma más común de presentarse es el denominado dolor anginoso (en el pecho).
Foto: ALDO MEDEROSProfesor Joaquín Sellén Crombet, miembro del Grupo Nacional de Cardiología.
Con esta introducción necesaria inicia nuestro diálogo el doctor Joaquín Sellén Crombet, quien precisa que cada una de las dolencias mencionadas tiene una historia natural propia con diversos niveles de gravedad. Sellén, especialista de segundo grado en Cardiología, es el jefe del Servicio de esta especialidad en el Hospital Universitario capitalino General Calixto García, y autor del libro Hipertensión arterial: diagnóstico, tratamiento y control.
—¿Se conoce, profesor Sellén, la causa desencadenante de esos episodios que usted refiere y a qué edades como promedio se presentan?
—El cuadro se debe a la formación y rotura de la placa de ateroma (acumulación de grasas) en las arterias coronarias que produce un trombo (coágulo de sangre) capaz de ocluir total o parcialmente el flujo sanguíneo al corazón. Usualmente se presenta en la quinta y sexta décadas de la vida en los hombres y 10 años después en las mujeres.
—¿Invariablemente es el depósito de grasas y otras sustancias en el interior de las paredes de los vasos, es decir, la aterosclerosis, la que los origina?
—Sí, lo confirman los estudios de las coronarias realizados en personas vivas y los hallazgos en fallecidos, que concuerdan en que más del 95% obedecen a la aterosclerosis.
—¿Qué signos y síntomas indican que nos encontramos frente a una persona aquejada de un SCA?
—La isquemia miocárdica (déficit de irrigación del corazón) suele manifestarse por dolor u opresión en el tórax, provocar arritmias —así llamados los trastornos en la formación y conducción de los impulsos eléctricos que gobiernan el ritmo cardiaco—, que pueden ser causa de muerte súbita o diversos grados de mal funcionamiento del corazón. Atendiendo a lo anterior, las manifestaciones más comunes, además de la opresión del tórax, pueden ser la falta de aire, sudoración profusa, palpitaciones, desmayos, pérdida de la conciencia e hipotensión arterial (descenso de la presión sanguínea).
—¿Un dolor en el pecho, de mediana o fuerte intensidad, constituye en todos los casos una voz de alerta para acudir con urgencia al médico?
—Sin lugar a dudas.
—¿Qué exámenes y tratamiento requieren en general estos pacientes?
—A las personas con dolor torácico se les realiza, fundamentalmente, un electrocardiograma de inmediato. Si este presentara signos inequívocos de insuficiencia coronaria, se procede a la trombolisis (administración de una sustancia que disuelve el coágulo intracoronario o trombo), si el paciente no presenta contraindicaciones a esta medicación. Otra alternativa de tratamiento es la angioplastia coronaria: la eliminación del trombo con el auxilio de un catéter.
—Desde una visión especializada, ¿resulta difícil el establecimiento de un diagnóstico de certeza en estos pacientes?
—Investigaciones recientes demuestran que los médicos de los servicios de urgencia tienen gran capacidad para identificar pacientes con síndrome coronario agudo. Valiéndose del interrogatorio, examen médico y el electrocardiograma ingresaron, según un estudio internacional, el 90% de los anginosos y el 95% de las personas con infarto.
—A su juicio, ¿qué debe conocer la población en general de los síntomas de esos procesos para que resulten eficaces las medidas de primeros auxilios que se brinden?
—Cuando aparezcan los síntomas ya mencionados o una crisis cardiaca (dolor, sudoración, palpitaciones, hipotensión, desmayo), el paciente debe ser trasladado cuanto antes a los servicios de urgencia de nuestro Sistema Nacional de Salud, o consultar al médico más cercano.
—¿Es frecuente en nuestro país el síndrome coronario agudo?... ¿Hay formas de prevenirlo?
—Las enfermedades del corazón constituyen la primera causa de muerte en Cuba y de ellas el infarto miocárdico agudo representa el 82%. Ahora bien, el síndrome coronario se puede evitar si actuamos sobre las causas que lo provocan, lo que llamamos "factores de riesgo coronario", y modificamos nuestro estilo de vida con un adecuado control de la hipertensión, la diabetes mellitus, abandonamos el tabaquismo, la sal en exceso y las grasas de origen animal y, asimismo, incrementamos el consumo de vegetales, frutas y hortalizas. ¿Los ejercicios?... Te diría que para mantener una buena salud es suficiente caminar tres kilómetros diariamente.
CARDIOLOGÍA.
Cardiología
La cardiología es la rama de la medicina interna, escindida de "pulmon y corazón" en la ley española de especialidades médicas de 1977, que se ocupa de las afecciones del corazón y del aparato circulatorio. Se incluye dentro de las especialidades médicas, es decir que no abarca la cirugía, aun cuando muchas enfermedades cardiológicas son de sanción quirúrgica, por lo que un equipo cardiológico suele estar integrado por cardiólogo, cirujano cardíaco y fisiatra, integrando además a otros especialistas cuando el terreno del paciente así lo requiere.
La especialidad de cardiologia pediátrica se puede hacer tras finalizar el MIR de cardiología o de pediatría, lo cual es un caso único dentro de las especialidades médicas exactas.
Contenido
* 1 Disciplinas que se desarrollan en el ámbito de la cardiología
* 2 Deberes y Funciones de un cardiólogo incluyen:
* 3 Requisitos para la formación de cardiólogos
* 4 Subespecialidades dentro de la cardiología
o 4.1 Cardiología no invasiva
o 4.2 Cardiología invasiva
Disciplinas que se desarrollan en el ámbito de la cardiología
Al igual que otras ramas de la medicina, la cardiología es una de las que más ha evolucionado en las últimas décadas, fundamentalmente de la mano de importantes avances tecnológicos en los campos de la electrónica y la medicina nuclear, entre otros. el corazon
[editar] Deberes y Funciones de un cardiólogo incluyen:
o
+ La evaluación de los pacientes y recomendar planes de tratamiento
+ Lectura y completar los expedientes médicos
+ Tratar a los pacientes en emergencias
+ Consultar con los médicos y otros profesionales de la salud
+ Asesorar a los pacientes sobre estilos de vida saludables y de atención adecuada cardio
+ El uso de los equipos y la tecnología, como la resonancia magnética y la tomografía máquinas para ***diagnosticar problemas de salud y administrar los tratamientos
+ Instruir a los pacientes sobre el uso adecuado de medicamentos y los posibles efectos secundarios
Requisitos para la formación de cardiólogos
Cardiología es una forma de medicina interna. Antes especializados en cardiología, una persona debe primero obtener un titulo de 5 o 6 años y ser graduado de una escuela médica aprobada. Algunos países ofrecen un centro de atención de pregrado especializados en el estudio pre-médico.
Después de graduarse de la escuela de medicina, la mayoría de los países exigen que un estudiante complete una residencia de medicina interna y aprobar un examen de certificación. Una subespecialización en cardiología necesita más capacitación en asuntos específicamente relacionados con la materia.
'== Áreas estudiadas
o
+ Ecocardiografia
+ Cateterismo cardíaco
+ Cardiología nuclear
+ Electrofisiología y marcapasos
+ Los cuidados postoperatorios de los pacientes sometidos a cirugía cardíaca
+ Sala de urgencias de atención
+ Anatomía Cardiovascular
+ La fisiología cardiovascular
+ Cardiovascular metabolismo
+ La biología molecular del sistema cardiovascular
+ Farmacología cardiovascular
+ Epidemiología
+ Bioestadística
+ Patología cardiovascular
Subespecialidades dentro de la cardiología
Cardiología no invasiva
* Electrocardiografía Convencional
* Monitoreo continuo de 24 horas (Test de Holter).
* Pruebas de esfuerzo (ergometría)
* Convencionales
* Prueba de la mesa inclinada
* Sensibilizadas con fármacos
* Con medicina nuclear
* Monitorización ambulatoria de la Presión Arterial (MAPA)
* Ecocardiografía
* Tilt Test
Cardiología invasiva
* Cateterismo cardíaco
* Angioplastia transluminal percutánea
* Electrofisiología cardíaca
* Implantación de marcapasos
* Ablación trans-catéter de focos de arritmia
La cardiología es la rama de la medicina interna, escindida de "pulmon y corazón" en la ley española de especialidades médicas de 1977, que se ocupa de las afecciones del corazón y del aparato circulatorio. Se incluye dentro de las especialidades médicas, es decir que no abarca la cirugía, aun cuando muchas enfermedades cardiológicas son de sanción quirúrgica, por lo que un equipo cardiológico suele estar integrado por cardiólogo, cirujano cardíaco y fisiatra, integrando además a otros especialistas cuando el terreno del paciente así lo requiere.
La especialidad de cardiologia pediátrica se puede hacer tras finalizar el MIR de cardiología o de pediatría, lo cual es un caso único dentro de las especialidades médicas exactas.
Contenido
* 1 Disciplinas que se desarrollan en el ámbito de la cardiología
* 2 Deberes y Funciones de un cardiólogo incluyen:
* 3 Requisitos para la formación de cardiólogos
* 4 Subespecialidades dentro de la cardiología
o 4.1 Cardiología no invasiva
o 4.2 Cardiología invasiva
Disciplinas que se desarrollan en el ámbito de la cardiología
Al igual que otras ramas de la medicina, la cardiología es una de las que más ha evolucionado en las últimas décadas, fundamentalmente de la mano de importantes avances tecnológicos en los campos de la electrónica y la medicina nuclear, entre otros. el corazon
[editar] Deberes y Funciones de un cardiólogo incluyen:
o
+ La evaluación de los pacientes y recomendar planes de tratamiento
+ Lectura y completar los expedientes médicos
+ Tratar a los pacientes en emergencias
+ Consultar con los médicos y otros profesionales de la salud
+ Asesorar a los pacientes sobre estilos de vida saludables y de atención adecuada cardio
+ El uso de los equipos y la tecnología, como la resonancia magnética y la tomografía máquinas para ***diagnosticar problemas de salud y administrar los tratamientos
+ Instruir a los pacientes sobre el uso adecuado de medicamentos y los posibles efectos secundarios
Requisitos para la formación de cardiólogos
Cardiología es una forma de medicina interna. Antes especializados en cardiología, una persona debe primero obtener un titulo de 5 o 6 años y ser graduado de una escuela médica aprobada. Algunos países ofrecen un centro de atención de pregrado especializados en el estudio pre-médico.
Después de graduarse de la escuela de medicina, la mayoría de los países exigen que un estudiante complete una residencia de medicina interna y aprobar un examen de certificación. Una subespecialización en cardiología necesita más capacitación en asuntos específicamente relacionados con la materia.
'== Áreas estudiadas
o
+ Ecocardiografia
+ Cateterismo cardíaco
+ Cardiología nuclear
+ Electrofisiología y marcapasos
+ Los cuidados postoperatorios de los pacientes sometidos a cirugía cardíaca
+ Sala de urgencias de atención
+ Anatomía Cardiovascular
+ La fisiología cardiovascular
+ Cardiovascular metabolismo
+ La biología molecular del sistema cardiovascular
+ Farmacología cardiovascular
+ Epidemiología
+ Bioestadística
+ Patología cardiovascular
Subespecialidades dentro de la cardiología
Cardiología no invasiva
* Electrocardiografía Convencional
* Monitoreo continuo de 24 horas (Test de Holter).
* Pruebas de esfuerzo (ergometría)
* Convencionales
* Prueba de la mesa inclinada
* Sensibilizadas con fármacos
* Con medicina nuclear
* Monitorización ambulatoria de la Presión Arterial (MAPA)
* Ecocardiografía
* Tilt Test
Cardiología invasiva
* Cateterismo cardíaco
* Angioplastia transluminal percutánea
* Electrofisiología cardíaca
* Implantación de marcapasos
* Ablación trans-catéter de focos de arritmia
lunes, 22 de noviembre de 2010
lunes, 8 de noviembre de 2010
Acromegalia
Acromegalia
La Acromegalia es una enfermedad crónica en personas de edad mediana, causada por una secreción excesiva de la hormona del crecimiento, la cual es producida en la glándula pituitaria. Generalmente el aumento de hormona del crecimiento se relaciona con el desarrollo de un tumor benigno. Se calcula que en el mundo existen entre 40 y 50 pacientes con acromegalia por cada millón de habitantes.
No hay que confundir la acromegalia con el gigantismo, pues este último padecimiento presenta crecimiento exagerado de los huesos antes de la pubertad. La acromegalia está relacionada generalmente con la aparición de una neoplasia benigna (tumoración) en la glándula pituitaria. Lo que provoca una producción excesiva de la hormona del crecimiento, lo que a su vez provoca en el adulto el crecimiento anormal de las extremidades y los órganos internos del organismo, pero quienes la padecen generalmente no se percatan a tiempo ya que algunos signos se confunden con el proceso de envejecimiento natural del ser humano, lo que puede causar complicaciones que lleven a la muerte. Es una enfermedad endocrina debida a un exceso de producción de hormona de crecimiento (GH), que determina un aumento desproporcionado del tamaño de las extremidades, dolores de cabeza y articulares y alteración de las proporciones faciales por aumento de las partes acras. El término proviene del griego akron que significa extremidad, y megas que significa grande.
Fue descrita por primera vez por Pierre Marie a finales del siglo XIX.
Esta enfermedad padece la ex-baloncestista soviética Uliana Semenova con una altura de 2,13 m. comparable en un varón a la altura de 2,31 m. de Jorge Gonzales jugador argentino de baloncesto y luchador quien también la padeció.
Contenido
[ocultar]
* 1 Epidemiología
* 2 Causas
* 3 Cuadro clínico
* 4 Tratamiento
* 5 Enlaces externos
[editar] Epidemiología
La acromegalia es una enfermedad subdiagnosticada. Se estima una prevalencia de 40 casos/1.000.000 y una incidencia de unos 4 ó 5 casos/1.000.000 de habitantes por año.
Es más frecuente diagnosticarla entre los cuarenta y los sesenta años, pero puede aparecer en adolescentes o en la tercera edad. Aparece en ambos sexos, algo más frecuentemente en mujeres que en hombres.
[editar] Causas
La acromegalia aparece en los adultos y se debe a la secreción excesiva de hormona del crecimiento. Cuando la hipersecreción de GH se produce antes de finalizar el crecimiento, en niños o adolescentes, se produce el gigantismo acromegálico, que conlleva tallas exageradamente altas.
En la mayoría de los casos se produce por la existencia de un tumor benigno en la hipófisis, que secreta GH de forma independiente.
[editar] Cuadro clínico
Se caracteriza por un crecimiento exagerado de los huesos de la cara, mandíbula, manos, pies y cráneo, y también por un agrandamiento de las vísceras y otros tejidos blandos como el tiroides, el hígado, el riñón y el corazón.
El cuadro se corresponde con facciones toscas producidas por el crecimiento de los huesos de la cara: crecimiento excesivo de la mandíbula, mentón prominente (prognatismo), separación de los dientes (diátesis dentaria), lo cual da el aspecto típico de la facies acromegálica. Dolor y dificultad en la masticación, crecimiento exagerado de nariz, orejas, labios, lengua (macroglosia), y agrandamiento de los senos frontales; crecimiento de manos y pies; piel engrosada y exceso de sudor; voz ronca, dolores osteoarticulares y fatigabilidad (astenia); en las mujeres ciclos menstruales irregulares y galactorrea (producción de leche materna fuera de la lactancia), en los hombres impotencia sexual y en ambos sexos disminución de la libido; cardiomegalia, hipertensión arterial, aterosclerosis y mayor tendencia a la diabetes. Es frecuente el dolor de cabeza intenso (cefalea). También puede haber hormigueos (parestesias), dolor y disminución de fuerza muscular (paresia) en una o las dos manos (que produce una compresión del nervio en la muñeca conocido como síndrome del túnel carpiano)
[editar] Tratamiento
Existen tres opciones:
1. Tratamiento neuroquirúrgico, que extripa el adenoma: en grupos experimentados consigue normalizar el exceso hormonal en dos tercios de los pacientes, sobre todo si los tumores son pequeños (<1cm). Sin embargo, si el neurocirujano es menos experimentado, el porcentaje de curaciones baja drásticamente.
2. Tratamiento médico, con inyecciones de análogos de somatostatina (1-2 veces al mes, generalmente) o con medicación oral (cabergolina), aunque es menos eficaz.
3. Sólo en casos no controlados tras cirugía se puede plantear radioterapia.
[editar] Enlaces externos
* Asociación Española de Afectados por Acromegalia: http://tengoacromegalia.es/
* Foros: http://grupos.emagister.com/debate/acromegalia/6747-321608
* Información sobre la enfermedad (en inglés): http://www.pituitarysociety.org/public/specific/acromegaly
* Colabora en Commons. Wikimedia Commons alberga contenido multimedia sobre Acromegalia.
La Acromegalia es una enfermedad crónica en personas de edad mediana, causada por una secreción excesiva de la hormona del crecimiento, la cual es producida en la glándula pituitaria. Generalmente el aumento de hormona del crecimiento se relaciona con el desarrollo de un tumor benigno. Se calcula que en el mundo existen entre 40 y 50 pacientes con acromegalia por cada millón de habitantes.
No hay que confundir la acromegalia con el gigantismo, pues este último padecimiento presenta crecimiento exagerado de los huesos antes de la pubertad. La acromegalia está relacionada generalmente con la aparición de una neoplasia benigna (tumoración) en la glándula pituitaria. Lo que provoca una producción excesiva de la hormona del crecimiento, lo que a su vez provoca en el adulto el crecimiento anormal de las extremidades y los órganos internos del organismo, pero quienes la padecen generalmente no se percatan a tiempo ya que algunos signos se confunden con el proceso de envejecimiento natural del ser humano, lo que puede causar complicaciones que lleven a la muerte. Es una enfermedad endocrina debida a un exceso de producción de hormona de crecimiento (GH), que determina un aumento desproporcionado del tamaño de las extremidades, dolores de cabeza y articulares y alteración de las proporciones faciales por aumento de las partes acras. El término proviene del griego akron que significa extremidad, y megas que significa grande.
Fue descrita por primera vez por Pierre Marie a finales del siglo XIX.
Esta enfermedad padece la ex-baloncestista soviética Uliana Semenova con una altura de 2,13 m. comparable en un varón a la altura de 2,31 m. de Jorge Gonzales jugador argentino de baloncesto y luchador quien también la padeció.
Contenido
[ocultar]
* 1 Epidemiología
* 2 Causas
* 3 Cuadro clínico
* 4 Tratamiento
* 5 Enlaces externos
[editar] Epidemiología
La acromegalia es una enfermedad subdiagnosticada. Se estima una prevalencia de 40 casos/1.000.000 y una incidencia de unos 4 ó 5 casos/1.000.000 de habitantes por año.
Es más frecuente diagnosticarla entre los cuarenta y los sesenta años, pero puede aparecer en adolescentes o en la tercera edad. Aparece en ambos sexos, algo más frecuentemente en mujeres que en hombres.
[editar] Causas
La acromegalia aparece en los adultos y se debe a la secreción excesiva de hormona del crecimiento. Cuando la hipersecreción de GH se produce antes de finalizar el crecimiento, en niños o adolescentes, se produce el gigantismo acromegálico, que conlleva tallas exageradamente altas.
En la mayoría de los casos se produce por la existencia de un tumor benigno en la hipófisis, que secreta GH de forma independiente.
[editar] Cuadro clínico
Se caracteriza por un crecimiento exagerado de los huesos de la cara, mandíbula, manos, pies y cráneo, y también por un agrandamiento de las vísceras y otros tejidos blandos como el tiroides, el hígado, el riñón y el corazón.
El cuadro se corresponde con facciones toscas producidas por el crecimiento de los huesos de la cara: crecimiento excesivo de la mandíbula, mentón prominente (prognatismo), separación de los dientes (diátesis dentaria), lo cual da el aspecto típico de la facies acromegálica. Dolor y dificultad en la masticación, crecimiento exagerado de nariz, orejas, labios, lengua (macroglosia), y agrandamiento de los senos frontales; crecimiento de manos y pies; piel engrosada y exceso de sudor; voz ronca, dolores osteoarticulares y fatigabilidad (astenia); en las mujeres ciclos menstruales irregulares y galactorrea (producción de leche materna fuera de la lactancia), en los hombres impotencia sexual y en ambos sexos disminución de la libido; cardiomegalia, hipertensión arterial, aterosclerosis y mayor tendencia a la diabetes. Es frecuente el dolor de cabeza intenso (cefalea). También puede haber hormigueos (parestesias), dolor y disminución de fuerza muscular (paresia) en una o las dos manos (que produce una compresión del nervio en la muñeca conocido como síndrome del túnel carpiano)
[editar] Tratamiento
Existen tres opciones:
1. Tratamiento neuroquirúrgico, que extripa el adenoma: en grupos experimentados consigue normalizar el exceso hormonal en dos tercios de los pacientes, sobre todo si los tumores son pequeños (<1cm). Sin embargo, si el neurocirujano es menos experimentado, el porcentaje de curaciones baja drásticamente.
2. Tratamiento médico, con inyecciones de análogos de somatostatina (1-2 veces al mes, generalmente) o con medicación oral (cabergolina), aunque es menos eficaz.
3. Sólo en casos no controlados tras cirugía se puede plantear radioterapia.
[editar] Enlaces externos
* Asociación Española de Afectados por Acromegalia: http://tengoacromegalia.es/
* Foros: http://grupos.emagister.com/debate/acromegalia/6747-321608
* Información sobre la enfermedad (en inglés): http://www.pituitarysociety.org/public/specific/acromegaly
* Colabora en Commons. Wikimedia Commons alberga contenido multimedia sobre Acromegalia.
Sìndrome de Cushing.
Síndrome de Cushing
El síndrome de Cushing, también conocido como hipercortisolismo, es una enfermedad provocada por el aumento de la hormona cortisol. Este exceso de cortisol puede estar provocado por diversas causas. La más común, que afecta a un 60-70% de los pacientes, es un adenoma en la hipófisis; esta forma del síndrome es conocida concretamente como enfermedad de Cushing. Otras causas del síndrome de Cushing son los tumores o anomalías en las glándulas suprarrenales, el uso crónico de glucocorticoides o la producción de ACTH por parte de tumores que normalmente no la producen (secreción ectópica de ACTH). La ACTH es la hormona, producida por la hipófisis, que estimula las glándulas suprarrenales para que produzcan cortisol. Este trastorno fue descrito por el médico neurocirujano norteamericano Harvey Cushing (1869-1939), quien lo reportó en el año 1932.
Contenido
[ocultar]
* 1 Epidemiología
* 2 Sígnos y Síntomas
* 3 Clasificación
* 4 Diagnóstico
* 5 Tratamiento
* 6 Complicaciones y expectativas
* 7 Referencias
* 8 Links
[editar] Epidemiología
El síndrome de Cushing es una enfermedad con una prevalencia muy baja: se dan menos de 35-40 casos por millón de habitantes. El área de la medicina especializada en el estudio y tratamiento de esta disfunción es la Endocrinología.
[editar] Sígnos y Síntomas
Este síndrome presenta un cuadro clínico resultante del exceso crónico de cortisol circulante. Los pacientes pueden presentar uno o varios de estos síntomas:
* Obesidad central con abdomen protuberante y extremidades delgadas
* Cara de luna llena (redonda y roja)
* Hipertensión arterial (entre los mecanismos causantes de la hipertensión en estos pacientes está la retención de sodio que producen los corticoides)
* Dolores de espalda y de cabeza
* Acné
* Hirsutismo (exceso de vello)
* Impotencia
* Amenorrea (ausencia de la menstruación)
* Sed
* Aumento de la micción (orina)
* Joroba/Giba de búfalo (una acumulación de grasa entre los hombros)
* Aumento de peso involuntario
* Debilidad muscular (especialmente en la cintura pelviana, que dificulta el poder levantarse de una silla sin ayuda)
* Estrías rojo-vinosas
* Hematomas frecuentes por fragilidad capilar
* Úlceras
* Diabetes
* Fatigabilidad fácil
* Falta de libido
* Irritabilidad
* Baja autoestima
* Depresión
* Ansiedad
* Psicosis
La clínica del síndrome de Cushing puede ser mínima en casos de secreción ectópica de ACTH o CRH, cuando predomina la pérdida de peso, gran fatigabilidad y debilidad muscular e hiperpigmentación de piel y mucosas.
En un 50% de los pacientes con el síndrome de Cushing aparecen trastornos mentales. Las manifestaciones más frecuentes son la depresión y el insomnio. La gravedad de los síntomas depresivos no se relaciona de una forma directa con las concentraciones plamáticas de cortisol. Los factores más decisivos en la aparición de dicho trastorno depresivo serían la personalidad premórbida y los acontecimientos vitales estresantes.[1] Otras manifestaciones mentales son las alucinaciones, los síntomas paranoides (sobre todo en casos de enfermedad física grave), la fatiga, la irritabilidad, el descenso de la libido, la pérdida de memoria, la disminución de la capacidad de concentración, ansiedad y labilidad emocional.[1]
[editar] Clasificación
* ACTH-dependiente:
- Adenoma hipofisario (llamado enfermedad de Cushing)
- Tumor no hipofisario (ectópico) secretor de ACTH (en el pulmón, páncreas, ovario, etc).
* ACTH-Independiente:
- Tumor suprarrenal (adenoma o carcinoma)
- Hiperplasia nodular suprarrenal
- Iatrogénica: por administración de dosis suprafisiológicas de glucocorticoides.
[editar] Diagnóstico
Se mide la concentración en sangre, en orina de 24 horas o en saliva de cortisol para confirmar su hipersecreción. Además, hay que demostrar que el cortisol no frena tras administrar pequeñas dosis de dexametasona (un corticoide sintético que inhibe, en condiciones normales, la secrección CRH-ACTH). El nivel de ACTH permite distinguir si la causa es dependiente o no de ACTH:[2]
* ACTH normal o elevada (en comparación con los valores de referencia normales de cada laboratorio): síndrome de Cushing ACTH-dependiente.
* ACTH baja (en comparación con los valores de referencia normales de cada laboratorio): síndrome de Cushing ACTH-independiente.
Diferentes pruebas radiofisiológicas (RMN de la hipófisis, TAC o RMN de suprarenales y, a veces, de tórax) permiten identificar adenomas u otros tumores.
[editar] Tratamiento
El tratamiento depende de la causa del síndrome. Si es debido a la toma de corticoides, se recomendará su supresión si la causa que los indicó como tratamiento lo permite. Si es debido a un adenoma de hipófisis, el tratamiento consistirá en su extirpación neuroquirúrgica por un equipo experimentado. Si la causa es un tumor suprarrenal, éste se extirpará, bien por laparoscopia o por lumbotomía. En todos los casos es conveniente normalizar el cortisol antes de la cirugía mediante tratamiento médico (por ejemplo, con metopirona, ketokonazol, inhibidores reversibles de la síntesis adrenal de cortisol). Tras la cirugía suele estar frenada la propia producción de cortisol, por lo que debe hacerse tratamiento sustitutivo con pequeñas dosis de cortisona hasta que se recupere la producción de cortisol. En el carcinoma suprarrenal se puede utilizar el mitotano, que destruye las células suprarrenales. La duración de los sintomas de síndrome de Cushing exógeno(por toma de corticoides)será de 2 a 18 meses, según la cantidad de corticoides que hayan sido ingeridos.
[editar] Complicaciones y expectativas
El pronóstico de la enfermedad es bueno si se normaliza el cortisol, aunque es frecuente que los pacientes presenten cierta obesidad y más osteoporosis y tendencia a la depresión que la población normal. Hay que tener en cuenta que a veces la recuperación es lenta y los síntomas pueden ser molestos, pudiendo quedar la calidad de vida afectada principalmente en las primeras fases de la enfermedad. En caso de carcinoma suprarrenal, si está en una fase inicial la cirugía puede ser curativa, aunque si el tumor está avanzado el pronóstico es malo.
[editar] Referencias
1. ↑ a b VALERA BESTARD, B.; SORIA DORADO, M. A.; PIEDROLA MAROTO, G. y HIDALGO TENORIO, M. C.. Manifestaciones psiquiátricas secundarias a las principales enfermedades endocrinológicas (en español). An. Med. Interna (Madrid) [online]. 2003, vol.20, n.4 [citado 2010-05-04], pp. 50-56. ISSN 0212-7199. doi: 10.4321/S0212-71992003000400011.
2. ↑ Guía Clínica, Fisterra.com [1]
* Gotch PM. Cushing’s Syndrome From the Patient’s Perspective. Endocrinology and Metabolism Clinics of North America 1994 23 607-617.
* 3242 Diseases Database
* Cushing HW. The basophil adenomas of the pituitary body and their clinical manifestations (pituitary basophilism). Bull Johns Hopkins Hosp 1932;50:137-195.
* Nelson DH, Meakin JW, Thorn GW. ACTH-producing tumors following adrenalectomy for Cushing's syndrome. Ann Intern Med 1960;52:560–569. PMID 14426442.
* Raff H, webon Findling JW. A physiologic approach to diagnosis of the Cushing syndrome. Ann Intern Med 2003;138:980-91. PMID 12809455. Texto en formato pdf del Ann Intern Med
* Lindsey JR, et al. Long-Term Impaired Quality of Life in Cushing’s Syndrome despite Initial Improvement after Surgical Remission. Journal of Clinical Endocrinology and Metabolism 2006 91 447-453.
* van Aken MO, et al. Quality of Life in Patients After Long-term Biochemical Cure of Cushing’s Disease. Journal of Clinical Endocrinology and Metabolism 2005 90 3279-3286.
El síndrome de Cushing, también conocido como hipercortisolismo, es una enfermedad provocada por el aumento de la hormona cortisol. Este exceso de cortisol puede estar provocado por diversas causas. La más común, que afecta a un 60-70% de los pacientes, es un adenoma en la hipófisis; esta forma del síndrome es conocida concretamente como enfermedad de Cushing. Otras causas del síndrome de Cushing son los tumores o anomalías en las glándulas suprarrenales, el uso crónico de glucocorticoides o la producción de ACTH por parte de tumores que normalmente no la producen (secreción ectópica de ACTH). La ACTH es la hormona, producida por la hipófisis, que estimula las glándulas suprarrenales para que produzcan cortisol. Este trastorno fue descrito por el médico neurocirujano norteamericano Harvey Cushing (1869-1939), quien lo reportó en el año 1932.
Contenido
[ocultar]
* 1 Epidemiología
* 2 Sígnos y Síntomas
* 3 Clasificación
* 4 Diagnóstico
* 5 Tratamiento
* 6 Complicaciones y expectativas
* 7 Referencias
* 8 Links
[editar] Epidemiología
El síndrome de Cushing es una enfermedad con una prevalencia muy baja: se dan menos de 35-40 casos por millón de habitantes. El área de la medicina especializada en el estudio y tratamiento de esta disfunción es la Endocrinología.
[editar] Sígnos y Síntomas
Este síndrome presenta un cuadro clínico resultante del exceso crónico de cortisol circulante. Los pacientes pueden presentar uno o varios de estos síntomas:
* Obesidad central con abdomen protuberante y extremidades delgadas
* Cara de luna llena (redonda y roja)
* Hipertensión arterial (entre los mecanismos causantes de la hipertensión en estos pacientes está la retención de sodio que producen los corticoides)
* Dolores de espalda y de cabeza
* Acné
* Hirsutismo (exceso de vello)
* Impotencia
* Amenorrea (ausencia de la menstruación)
* Sed
* Aumento de la micción (orina)
* Joroba/Giba de búfalo (una acumulación de grasa entre los hombros)
* Aumento de peso involuntario
* Debilidad muscular (especialmente en la cintura pelviana, que dificulta el poder levantarse de una silla sin ayuda)
* Estrías rojo-vinosas
* Hematomas frecuentes por fragilidad capilar
* Úlceras
* Diabetes
* Fatigabilidad fácil
* Falta de libido
* Irritabilidad
* Baja autoestima
* Depresión
* Ansiedad
* Psicosis
La clínica del síndrome de Cushing puede ser mínima en casos de secreción ectópica de ACTH o CRH, cuando predomina la pérdida de peso, gran fatigabilidad y debilidad muscular e hiperpigmentación de piel y mucosas.
En un 50% de los pacientes con el síndrome de Cushing aparecen trastornos mentales. Las manifestaciones más frecuentes son la depresión y el insomnio. La gravedad de los síntomas depresivos no se relaciona de una forma directa con las concentraciones plamáticas de cortisol. Los factores más decisivos en la aparición de dicho trastorno depresivo serían la personalidad premórbida y los acontecimientos vitales estresantes.[1] Otras manifestaciones mentales son las alucinaciones, los síntomas paranoides (sobre todo en casos de enfermedad física grave), la fatiga, la irritabilidad, el descenso de la libido, la pérdida de memoria, la disminución de la capacidad de concentración, ansiedad y labilidad emocional.[1]
[editar] Clasificación
* ACTH-dependiente:
- Adenoma hipofisario (llamado enfermedad de Cushing)
- Tumor no hipofisario (ectópico) secretor de ACTH (en el pulmón, páncreas, ovario, etc).
* ACTH-Independiente:
- Tumor suprarrenal (adenoma o carcinoma)
- Hiperplasia nodular suprarrenal
- Iatrogénica: por administración de dosis suprafisiológicas de glucocorticoides.
[editar] Diagnóstico
Se mide la concentración en sangre, en orina de 24 horas o en saliva de cortisol para confirmar su hipersecreción. Además, hay que demostrar que el cortisol no frena tras administrar pequeñas dosis de dexametasona (un corticoide sintético que inhibe, en condiciones normales, la secrección CRH-ACTH). El nivel de ACTH permite distinguir si la causa es dependiente o no de ACTH:[2]
* ACTH normal o elevada (en comparación con los valores de referencia normales de cada laboratorio): síndrome de Cushing ACTH-dependiente.
* ACTH baja (en comparación con los valores de referencia normales de cada laboratorio): síndrome de Cushing ACTH-independiente.
Diferentes pruebas radiofisiológicas (RMN de la hipófisis, TAC o RMN de suprarenales y, a veces, de tórax) permiten identificar adenomas u otros tumores.
[editar] Tratamiento
El tratamiento depende de la causa del síndrome. Si es debido a la toma de corticoides, se recomendará su supresión si la causa que los indicó como tratamiento lo permite. Si es debido a un adenoma de hipófisis, el tratamiento consistirá en su extirpación neuroquirúrgica por un equipo experimentado. Si la causa es un tumor suprarrenal, éste se extirpará, bien por laparoscopia o por lumbotomía. En todos los casos es conveniente normalizar el cortisol antes de la cirugía mediante tratamiento médico (por ejemplo, con metopirona, ketokonazol, inhibidores reversibles de la síntesis adrenal de cortisol). Tras la cirugía suele estar frenada la propia producción de cortisol, por lo que debe hacerse tratamiento sustitutivo con pequeñas dosis de cortisona hasta que se recupere la producción de cortisol. En el carcinoma suprarrenal se puede utilizar el mitotano, que destruye las células suprarrenales. La duración de los sintomas de síndrome de Cushing exógeno(por toma de corticoides)será de 2 a 18 meses, según la cantidad de corticoides que hayan sido ingeridos.
[editar] Complicaciones y expectativas
El pronóstico de la enfermedad es bueno si se normaliza el cortisol, aunque es frecuente que los pacientes presenten cierta obesidad y más osteoporosis y tendencia a la depresión que la población normal. Hay que tener en cuenta que a veces la recuperación es lenta y los síntomas pueden ser molestos, pudiendo quedar la calidad de vida afectada principalmente en las primeras fases de la enfermedad. En caso de carcinoma suprarrenal, si está en una fase inicial la cirugía puede ser curativa, aunque si el tumor está avanzado el pronóstico es malo.
[editar] Referencias
1. ↑ a b VALERA BESTARD, B.; SORIA DORADO, M. A.; PIEDROLA MAROTO, G. y HIDALGO TENORIO, M. C.. Manifestaciones psiquiátricas secundarias a las principales enfermedades endocrinológicas (en español). An. Med. Interna (Madrid) [online]. 2003, vol.20, n.4 [citado 2010-05-04], pp. 50-56. ISSN 0212-7199. doi: 10.4321/S0212-71992003000400011.
2. ↑ Guía Clínica, Fisterra.com [1]
* Gotch PM. Cushing’s Syndrome From the Patient’s Perspective. Endocrinology and Metabolism Clinics of North America 1994 23 607-617.
* 3242 Diseases Database
* Cushing HW. The basophil adenomas of the pituitary body and their clinical manifestations (pituitary basophilism). Bull Johns Hopkins Hosp 1932;50:137-195.
* Nelson DH, Meakin JW, Thorn GW. ACTH-producing tumors following adrenalectomy for Cushing's syndrome. Ann Intern Med 1960;52:560–569. PMID 14426442.
* Raff H, webon Findling JW. A physiologic approach to diagnosis of the Cushing syndrome. Ann Intern Med 2003;138:980-91. PMID 12809455. Texto en formato pdf del Ann Intern Med
* Lindsey JR, et al. Long-Term Impaired Quality of Life in Cushing’s Syndrome despite Initial Improvement after Surgical Remission. Journal of Clinical Endocrinology and Metabolism 2006 91 447-453.
* van Aken MO, et al. Quality of Life in Patients After Long-term Biochemical Cure of Cushing’s Disease. Journal of Clinical Endocrinology and Metabolism 2005 90 3279-3286.
Endocrinologìa.
Sistema endocrino
| Sistema endocrino | |
|---|---|
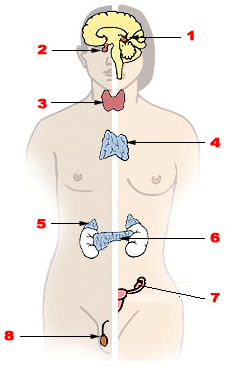 Glándulas endocrinas importantes. (masculino a la izquierda, femenino a la derecha). 1. Glándula pineal 2. Glándula pituitaria 3. Glándula tiroides 4. Timo 5. Glándula adrenal 6. Páncreas 7. Ovario 8. Testículo | |
| Función | Regulación a largo plazo de las funciones de las células en el organismo |
| Estructuras básicas | Hormona, Glandula endocrina, Glándula exocrina |
El sistema endocrino está constituido por una serie de glándulas carentes de ductos. A un conjunto de glándulas que se envían señales químicas mutuamente son reconocidas como un eje; un ejemplo es el eje hipotalámico-hipofisario-adrenal. Las glándulas más representativas del sistema endocrino son la hipófisis, la tiroides y la suprarrenal. Las glándulas endocrinas en general comparten características comunes como la carencia de conductos, alta irrigación sanguínea y la presencia de vacuolas intracelulares que almacenan las hormonas. Esto contrasta con las glándulas exocrinas como las salivales y las del tracto gastrointestinal que tienen escasa irrigación y poseen un conducto o liberan las sustancias a una cavidad.
Aparte de las glándulas endocrinas especializadas para tal fin, existen otros órganos como el riñón, hígado, corazón y las gónadas, que tiene una función endocrina secundaria. Por ejemplo el riñón secreta hormonas endocrinas como la eritropoyetina y la renina.
Contenido[ocultar] |
[editar] Hormonas
Artículo principal: Hormona
Las hormonas son substancias químicas producidas por células especializadas localizadas en las glándulas endocrinas. Básicamente funcionan como mensajeros químicos que transportan información de una célula a otra. Por lo general son liberados directamente dentro del torrente sanguíneo, solas (biodisponibles) o asociadas a ciertas proteínas (que extienden su vida media) y hacen su efecto en determinados órganos o tejidos a distancia de donde se sintetizaron, de ahí que las glándulas que las producen sean llamadas endocrinas (endo dentro). Las hormonas pueden actuar sobre la misma célula que la sintetiza (acción autocrina) o sobre células contiguas (acción paracrina) interviniendo en el desarrollo celular.[editar] Características
- Intervienen en el metabolismo
- Se liberan al espacio extracelular.
- Se difunden a los vasos sanguíneos y viajan a través de la sangre.
- Afectan tejidos que pueden encontrarse lejos del punto de origen de la hormona.
- Su efecto es directamente proporcional a su concentración.
- Independientemente de su concentración, requieren de adecuada funcionalidad del receptor, para ejercer su efecto.
- Regulan el funcionamiento del cuerpo.
[editar] Efectos
- Estimulante: promueve actividad en un tejido. ( ej, prolactina).
- Inhibitorio: disminuye actividad en un tejido. (ej, somatostatina).
- Antagonista: cuando un par de hormonas tienen efectos opuestos entre sí, (ej, insulina y glucagón).
- Sinergista: cuando dos hormonas en conjunto tienen un efecto más potente que cuando se encuentran separadas. (ej: hGH y T3/T4)
- Trópico: esta es una hormona que altera el metabolismo de otro tejido endocrino, (ej, gonadotropina sirve de mensajero químico).
[editar] Clasificación química
Las glándulas endocrinas producen y secretan varios tipos de hormonas:- Esteroideas: solubles en lípidos, se difunden fácilmente hacia dentro de la célula diana. Se une a un receptor dentro de la célula y viaja hacia algún gen del ADN nuclear al que estimula su transcripción. En el plasma, el 95% de estas hormonas viajan acopladas a transportadores protéicos plasmáticos.
- No esteroide: derivadas de aminoácidos. Se adhieren a un receptor en la membrana, en la parte externa de la célula. El receptor tiene en su parte interna de la célula un sitio activo que inicia una cascada de reacciones que inducen cambios en la célula. La hormona actúa como un primer mensajero y los bioquímicos producidos, que inducen los cambios en la célula, son los segundos mensajeros.
- Aminas: aminoácidos modificados. Ej: adrenalina, noradrenalina.
- Péptidos: cadenas cortas de aminoácidos, por ej: OT, ADH. Son hidrosolubles con la capacidad de circular libremente en el plasma sanguíneo (por lo que son rápidamente degradadas: vida media <15 min). Interactúan con receptores de membrana activando de ese modo segundos mensajeros intracelulares.
- Protéicas: proteínas complejas. (ej, GH, Pch)
- Glucoproteínas: (ej: FSH, LH)
[editar] Órganos endocrinos y hormonas producidas
[editar] Sistema nervioso central
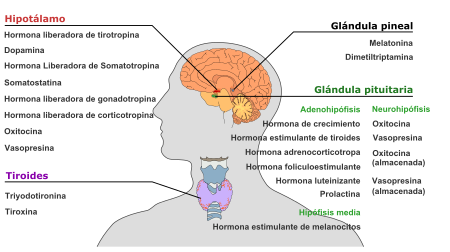
[editar] Hipotálamo
| Hormona secretada | Abreviatura | Producida por | Efecto |
|---|---|---|---|
| Hormona liberadora de tirotropina (hormona liberadora de prolactina) | TRH ó TSHRH | Neuronas neurosecretoras parvocelulares | Estimula la liberación de hormona estimulante de tiroides (TSH) de la adenohipófisis (principalmente) Estimula la liberación de prolactina de la adenohipófisis |
| Dopamina (hormona inhibidora de prolactina) | DA | Neuronas productoras de dopamina del núcleo arcuato | Inhibe la liberación de prolactina de la adenohipófisis |
| Hormona liberadora de somatotropina (somatocrinina) | GHRH | Células neuroendocrinas del núcleo arcuato | Estimula la liberación de hormona del crecimiento (GH) de la adenohipófisis |
| Somatostatina (hormona inhibidora de la hormona de crecimiento) | GHIH | Células neuroendocrinas del núcleo periventricular | Inhibe la liberación de la hormona de crecimiento (GH)] de la adenohipófisis Inhibe la liberación de la hormona estimulante de tiroides (TSH) de la adenohipófisis |
| Hormona liberadora de gonadotrofina | GnRH or LHRH | Células neuroendocrinas del área preóptica | Estimula la liberación de hormona foliculoestimulante (FSH) de la adenohipófisis Estimula la liberación de la hormona luteinizante (LH) de la adenohipófisis |
| Hormona liberadora de corticotropina | CRH or CRF | Neuronas neurosecretoras parvocelulares | Estimula la liberación de hormona adrenocorticotropa (ACTH) de la adenohipófisis |
| Oxitocina | Células neurosecretoras magnocelulares | Contracción uterina Lactancia materna | |
| Vasopresina (hormona antidiurética) | ADH or AVP | Neuronas neurosecretoras parvocelulares | Incrementa la permeabilidad al agua en el túbulo contorneado distal y el conducto colector de la nefrona, promoviendo la reabsorción de agua y el volumen sanguíneo |
[editar] Glándula pineal
| Hormona secretada | Células que la originan | Efectos |
|---|---|---|
| Melatonina (Principalmente) | Pinealocitos | Antioxidante Encargada del ritmo circadiano incluyendo la somnolencia |
| Dimetiltriptamina | Se especula un papel en los sueños y experiencias místicas |
[editar] Glándula hipófisis (pituitaria)
[editar] Adenohipófisis (hipófisis anterior)
| Hormona secretada | Abreviatura | Células secretoras | Efectos |
|---|---|---|---|
| Hormona del crecimiento (somatotropina) | GH | Somatotropas | Estimula el crecimiento y la reproducción célular Estimula la liberación del factor de crecimiento insulínico tipo 1 secretado por el hígado |
| Hormona estimulante de la tiroides (tirotropina) | TSH | Tirotropas | Estimula la síntesis de tiroxina (T4) y triyodotironina (T3) y liberación desde la glándula tiroides Estimula la absorción de yodo por parte de la glándula tiroides |
| Hormona adrenocorticotropica (corticotropina) | ACTH | Corticotropas | Estimula la síntesis y liberación de corticosteroides (glucocorticoide y mineralcorticoides) y androgenos por parte de la corteza adrenal |
| Hormona foliculoestimulante | FSH | Gonadotropas | En hembras: Estimula la maduración de los folículos ováricos En machos: Estimula la maduración de los túbulos seminiferos En machos: Estimula la espermatogénesis En machos: Estimula la producción de proteínas ligadoras de andrógenos en las células de Sertoli en los testículos |
| Hormona luteinizante | LH | Gonadotropas | En hembras: estimulan la ovulación En hembras: Estimula la formación del cuerpo lúteo En machos: estimula la síntesis de testosterona por parte de las células de Leydig |
| Prolactina | PRL | Lactotropas y mamotropas | Estimula la síntesis de y liberación de leche desde la glándula mamaria Media el orgasmo |
[editar] Neurohipófisis (hipófisis posterior)
| Hormona secretada | Abreviatura | Células que la originan | Efectos |
|---|---|---|---|
| Oxitocina | Células neurosecretoras magnocelulares | Contracción uterina Lactancia materna | |
| Vasopresina (hormona antidiurética) | ADH o AVP | Neuronas neurosecretoras parvocelulares | Incrementa la permeabilidad al agua en el túbulo contorneado distal y el conducto colector de la nefrona, promoviendo la reabsorción de agua y el volumen sanguíneo |
[editar] Hipófisis media (pars intermedia)
| Hormona secretada | Abreviatura | Células que la originan | Efectos |
|---|---|---|---|
| Hormona estimulante de melanocitos | MSH | Melanotropas | Estimula la síntesis y liberación de melanina a de los melanocitos de la piel y el pelo |
[editar] Glándula tiroides
| Hormona secretada | Abreviatura | Células que la originan | Efectos |
|---|---|---|---|
| Triyodotironina | T3 | Células epiteliales de la tiroides | (Forma más potente de hormona tiroidea) Estimula el consumo de oxígeno y energía, mediante el incremento del metabolismo basal Estimula la ARN polimerasa I y II, de este modo promoviendo la síntesis proteica |
| Tiroxina (tetrayodotironina) | T4 | Células epiteliales de la tiroides | (Forma menos activa de hormona tiroidea) (Actúa como una prohormona para originar triyodotironina) Estimula el consumo de oxígeno y energía, mediante el incremento del metabolismo basal Estimula la ARN polimerasa I y II, de este modo promoviendo la síntesis proteica |
| Calcitonina | Células parafoliculares | Estimula los osteoblastos y la construcción ósea Inhibe la liberación de Ca2+ del hueso, reduciendo de esa forma el Ca2+ sanguíneo |
[editar] Sistema digestivo
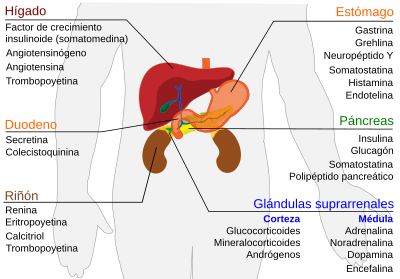
[editar] Estómago
| Hormona secretada | Abreviatura | Células secretoras | Efectos |
|---|---|---|---|
| Gastrina (principalmente) | Células G | Secreción de ácido gástrico por las células parietales | |
| Ghrelina | Células P/D1 | Estimula el apetito, la secreción de somatotropina de la adenohipófisis | |
| Neuropéptido Y | NPY | incrementa la ingesta de alimentos y disminuye la actividad física | |
| Somatostatina | Células delta | Suprime la liberación de gastrina, colecistoquinina (CCK), secretina, motilina, péptido intestinal vasoactivo (VIP), polipéptido intestinal gástrico (GIP), enteroglucagón. La baja tasa de vaciamiento gástrico reduce las contracciones del músculo liso y flujo sanguíneo dentro del intestino[1] | |
| Histamina | Células ECL | Estimula la secreción de ácido gástrico | |
| Endotelina | Células X | Contracción del músculo liso estomacal[2] |
[editar] Duodeno
| Hormona secretada | Células secretoras | Efectos |
|---|---|---|
| Secretina | Células S | Secresión de bicarbonato desde el hígado, páncreas y las Glándulas de Brunner duodenales. Incrementa el efecto de la colecistoquinina Suspende la producción de jugo gástrico |
| Colecistoquinina | Células I | Liberación de enzimas digestivas desde el páncreas Liberación de bilis desde la vesícula biliar Supresión del hambre |
[editar] Hígado
| Hormona secretada | Abreviatura | Células secretoras | Efectos |
|---|---|---|---|
| Factor de crecimiento de tipo insulina (or somatomedinas) (Principalmente) | IGF | Hepatocitos | Efecto reguladores similares a la insulina que modulan el crecimiento celular y crecimiento corporal |
| Angiotensinógeno y angiotensina | Hepatocitos | vasoconstricción Liberación de aldosterona desde la corteza suprarrenal dipsógeno | |
| Trombopoyetina | Hepatocitos | estimula la producción de plaquetas por parte de los megacariocitos[3] |
[editar] Páncreas
| Hormona secretada | Células secretoras | Efectos |
|---|---|---|
| Insulina (Principalmente) | Células beta | Captación de la glucosa sanguínea, glicogénesis y glicolisis en el hígado y músculo captación de de lipidos y síntesis de triglicéridos en adipocitos otros efectos anabólicos |
| Glucagón (Principalmente) | Células alfa | glicogenolisis y gluconeogénesis en el hígado incrementa los niveles sanguíneos de glucosa |
| Somatostatina | Células delta | Inhibe la liberación de insulina Inhibe la liberación de glucagón Suprime la acción exocrina secretoria del páncreas |
| Polipéptido pancreático | Células PP | Autoregula la función secretora pancreática y los niveles de glicógeno hepático. |
[editar] Riñon
| Hormona secretada | Células secretoras | Efectos |
|---|---|---|
| Renina (Pricipalmente) | Células yuxtaglomerulares | Activa el sistema renina angiotensina aldosterona mediante la produción de angiotensina I a partir de angiotensinogeno |
| Eritropoyetina (EPO) | Células mesangiales extraglomerulares | Estimula la producción de eritrocitos |
| Calcitriol (1-alpha,25-dihidroxicolecalciferol) | Active form of vitamin D3 Incrementa la absorción de calcio y fosfato del aparato digestivo y el riñon inhibe la liberación de PTH | |
| Trombopoyetina | Estimula la producción de plaquetas por parte de lo megacariocitos[3] |
[editar] Glándula suprarrenal
[editar] Corteza adrenal
| Hormona secretada | Células secretoras | Efectos |
|---|---|---|
| Glucocorticoides (Principalmente cortisol) | Células de la zona fasciculada y la zona reticular | Estimula la gluconeogénesis estimula la degradación de ácidos grasos en el tejido adiposo Inhibe la síntesis proteica Inhibe la captación de glucosa en el tejido muscular y adiposo Inhibe la respuesta inmunológica (imunosupresor) Inhibe la respuesta inflamatoria (antiinflamatorio) |
| Mineralocorticoides (Principalmente aldosterona) | Célula de la Zona glomerular | Estimula la reabsorción activa de sodio en los riñones Estimula la reabsorción pasiva de agua en los riñones, incrementando el volumen sanguíneo y la presión arterial Estimula la secresión de potasio y H+ en la nefrona del riñón y la excreción subsecuente |
| Androgenos (incluye DHEA y testosterona) | Células de la zona fasciculada y la zona reticular | En machos: efectos reducidos en comparación con los andrógenos testiculares En hembras: efecto masculinizante (por ejemplo. excesivo vello facial) |
[editar] Médula adrenal
| Hormona secretada | Células secretoras | Efectos |
|---|---|---|
| Adrenalina (epinefrina) (Principalmente) | Células cromafines | Respuesta de lucha o huida:
|
| Noradrenalina (norepinefrina) | Células cromafines | Respuesta de lucha o huida:
|
| Dopamina | Células cromafines | Incrementa la frecuencia cardiaca y la presión sanguínea |
| Encefalina | Células cromafines | Regula la respuesta al dolor |
[editar] Sistema reproductivo
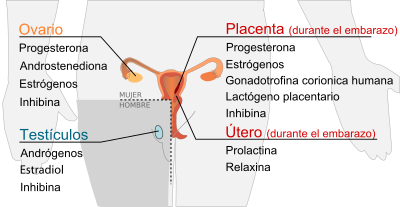
[editar] Testículos
| Hormona secretada | Células secretoras | Efectos |
|---|---|---|
| Andrógenos (primordialmente testosterona) | Células de Leydig | Anabólico: incremento de masa muscular y fuerza, aumento de la densidad ósea Caracteres masculinos: maduración de órganos sexuales, formación del escroto, crecimiento de la laringe, aparición de la barba y vello axilar. |
| Estradiol | Células de Sertoli | Previene la apoptosis de células germinales[4] |
| Inhibina | Células de Sertoli | Inhibe la producción de FSH |
[editar] Folículo ovárico / Cuerpo lúteo
| Hormona secretada | Células secretoras | Efectos |
|---|---|---|
| Progesterona | Células de la granulosa, células de la teca | Mantienen el embarazo[5] :
|
| Androstenediona | Células de la teca | Sustrato para la producción de estrogenos |
| Estrogenos (principalmente estradiol) | Células de la granulosa | Estructural:
|
| Inhibina | Células de la granulosa | Inhibe la producción de FSH desde la adenohipófisis |
[editar] Placenta
| Hormona secretada | Abreviatura | Células que secretan | Efectos |
|---|---|---|---|
| Progesterona (principalmente) | Mantiene el embarazo[5] :
| ||
| Estrogenos (principalmente Estriol) | Efecto sobre la madre similar a la progesterona producida por el folículo ovárico | ||
| Gonadotropina coriónica humana | HCG | Sincitiotrofoblasto | promueve el mantenimiento de la función del cuerpo lúteo al inicio del embarazo
|
| Lactógeno placentario humano | HPL | Sincitiotrofoblasto | incrementa la producción de insulina y IGF-1 incrementa la resistencia a la insulina e intolerancia a los carbohidratos |
| Inhibina | Trofoblasto | suprime la FSH |
[editar] Útero (durante el embarazo)
| Hormona secretada | Abreviatura | Células que secretan | Efectos |
|---|---|---|---|
| Prolactina | PRL | Células deciduales | producción de leche en las glándulas mamarias |
| Relaxina | Células deciduales | No es clara la función |
[editar] Regulación del calcio
[editar] Paratiroides
| Hormona secretada | Abreviatura | Células que secretan | Efectos |
|---|---|---|---|
| Hormona paratiroidea | PTH | Células principales de la paratiroides | Calcio:
Fosfato:
|
[editar] Piel
| Hormona secretada | Células secretoras | Efectos |
|---|---|---|
| Calcifediol (25-hidroxivitamina D3) | Forma inactiva de de vitamina D3 (calcitriol) |
[editar] Otros
[editar] Corazón
| Hormona secretada | Abreviatura | Célula secretora | Efectos |
|---|---|---|---|
| Péptido natriurético auricular | ANP | miocitos | Reduce la presión arterial por medio de la disminución de la resistencia vascular periférica, reduce el contenido de agua intravascular, sodio y lípidos |
| Péptido natriurético cerebral | BNP | Miocitos | (menos potente que ANP) Reduce la presión arterial reduciento también la resistencia vascular periférica, también reduce el agua, sodio y lípidos intracelulares |
[editar] Médula ósea
| Hormona secretada | Célula secretora | Efectos |
|---|---|---|
| Trombopoyetina | hígado y riñón | estimula los megacariocitos para producir plaquetas[3] |
[editar] Tejido adiposo
| Hormona secretada | Célula secretora | Efectos |
|---|---|---|
| Leptina (principalmente) | Adipocitos | disminución del apetito e incremento del metabolismo. |
| Estrógenos[9] (principalmente estrona) | Adipocitos |
[editar] Referencias
- ↑ Colorado State University - Biomedical Hypertextbooks - Somatostatin
- ↑ Endo K, Matsumoto T, Kobayashi T, Kasuya Y, Kamata K (febrero 2005). «Diabetes-related changes in contractile responses of stomach fundus to endothelin-1 in streptozotocin-induced diabetic rats» (PDF). J Smooth Muscle Res 41 (1): pp. 35–47. PMID 15855738. http://www.jstage.jst.go.jp/article/jsmr/41/1/35/_pdf.
- ↑ a b c Kaushansky K (May 2006). «Lineage-specific hematopoietic growth factors». N Engl J Med. 354 (19): pp. 2034–45. doi:10.1056/NEJMra052706. PMID 16687716.
- ↑ Pentikäinen V, Erkkilä K, Suomalainen L, Parvinen M, Dunkel L (May 2000). «Estradiol acts as a germ cell survival factor in the human testis in vitro». J Clin Endocrinol Metab. 85 (5): pp. 2057–67. doi:10.1210/jc.85.5.2057. PMID 10843196. http://jcem.endojournals.org/cgi/pmidlookup?view=long&pmid=10843196.
- ↑ a b c d Placental Hormones
- ↑ Hould F, Fried G, Fazekas A, Tremblay S, Mersereau W (1988). «Progesterone receptors regulate gallbladder motility». J Surg Res 45 (6): pp. 505–12. doi:10.1016/0022-4804(88)90137-0. PMID 3184927.
- ↑ Hormonal Therapy
- ↑ Massaro D, Massaro GD (2004). «Estrogen regulates pulmonary alveolar formation, loss, and regeneration in mice». American Journal of Physiology. Lung Cellular and Molecular Physiology 287 (6): pp. L1154–9. doi:10.1152/ajplung.00228.2004. PMID 15298854.
- ↑ Frühbeck G (July 2004). «The adipose tissue as a source of vasoactive factors». Curr Med Chem Cardiovasc Hematol Agents 2 (3): pp. 197–208. doi:10.2174/1568016043356255. PMID 15320786. http://openurl.ingenta.com/content/nlm?genre=article&issn=1568-0169&volume=2&issue=3&spage=197&aulast=Frühbeck.
Suscribirse a:
Comentarios (Atom)